- このような症状はありませんか?
- 脊柱管狭窄症について
- 脊柱管狭窄症の原因
- 腰部脊柱管狭窄症の症状
- 腰部脊柱管狭窄症の診断
- 脊柱管狭窄症と似た症状が起こる疾患
- 腰部脊柱管狭窄症の治療
- リハビリテーション・運動療法について
- 日常生活で気をつけたいこと
- よくあるご質問
このような症状はありませんか?
- 歩くと膝下や太ももに痛みやしびれが出る
- 長時間の歩行が困難
- 歩行はつらいが、自転車には乗れる
- 前屈みになると痛みが軽くなる
- しばらく休むと痛みが引くが、再び歩くとまた痛くなる(間欠跛行)
- 安静にしている時は痛みを感じない
- 足の筋力が低下した
- 下肢症状に伴って尿漏れがある、残尿感がある、便秘気味である
これらの症状がある場合、腰部脊柱管狭窄症の可能性があります。
特に「間欠跛行(かんけつはこう)」と呼ばれる、歩くと症状が出て休むと軽快するパターンは特徴的です。
思い当たる症状がある方は、お早めに当院までご相談ください。
脊柱管狭窄症について
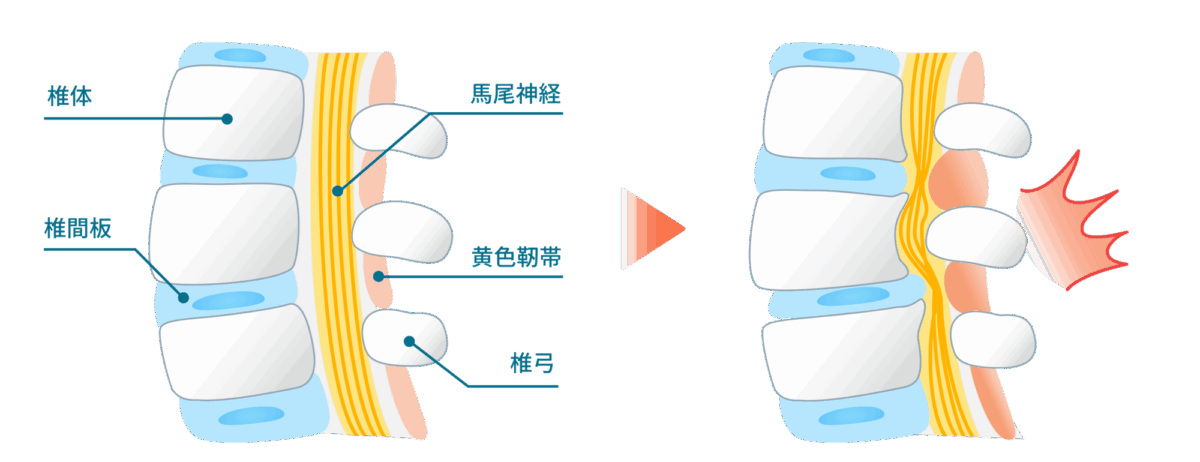 背骨は複数の椎骨(ついこつ)が積み重なって構成され、その間には椎間板というクッションが挟まれています。
背骨は複数の椎骨(ついこつ)が積み重なって構成され、その間には椎間板というクッションが挟まれています。
また、各椎骨は靭帯(じんたい)で連結されており、首には頚椎、胸部には胸椎、腰には腰椎、その下には仙椎・尾骨が位置します。
背骨の内部には脊柱管(せきちゅうかん)と呼ばれるトンネル状の空間があり、ここに脳からつながる脊髄神経が通っています。
脊柱管狭窄症とは、この脊柱管が加齢や変性によって徐々に狭くなり、内部の神経が圧迫されることで痛みやしびれ、運動機能の低下などが生じる病気です。
加齢による椎間板の変性、靭帯の肥厚(分厚くなること)、骨の変形などが主な原因で、中高年の方に多く見られます。
ただし、重量物を扱う仕事や長年の腰への負担、あるいは過去の外傷(交通事故など)がきっかけとなって発症することもあります。
脊柱管狭窄症の原因
脊柱管狭窄症は、背骨の構造の変化によって脊柱管が狭くなり、神経が圧迫されることで発症する病気です。
主な原因には以下のようなものがあります。
1. 黄色靭帯(おうしょくじんたい)の肥厚
加齢により黄色靭帯が分厚くなり、脊柱管内のスペースを狭めてしまいます。
これは脊柱管狭窄症の典型的な原因のひとつです。
2. 椎骨の変形(骨棘形成)
背骨を構成する椎骨が変形し、骨のとげ(骨棘)ができると、神経の通り道が狭くなります。
これも加齢に伴ってよく見られる変化です。
3. 椎間板の突出(椎間板ヘルニア)
椎間板が後方へ飛び出して脊柱管を圧迫することがあります。
これは特に若年〜中年層に多いですが、狭窄症と合併することもあります。
4. 椎間関節の肥大や靭帯の変性
背骨の関節や靭帯が肥大・変性すると、脊柱管の内腔が狭くなり、神経を圧迫します。
椎間板の変性や靭帯の肥厚、骨の変形などは加齢によって自然に進行する変化であり、脊柱管狭窄症は中高年以降に多く発症します。
日常生活での腰への負担の積み重ねや、姿勢の悪さ、過去の外傷も発症の一因になる場合があります。
腰部脊柱管狭窄症の症状
腰部脊柱管狭窄症では、狭窄による神経の圧迫が原因で、腰から足にかけて様々な症状が現れます。
多く見られるのが「間欠跛行(かんけつはこう)」という症状です。
間欠跛行(かんけつはこう)とは
間欠跛行とは、歩行中に脚のしびれや痛みで歩けなくなり、少し休むとまた歩けるようになるという現象です。
数分の歩行で発症する方もいれば、10分以上歩ける方もいます。 腰を前にかがめると症状が軽くなるのが特徴です(買い物カートを押したり、自転車に乗ると楽)。
通常、安静時は症状がないため、「少し歩く → 休む → また歩く」を繰り返すようになります。
しかし、これは脊柱管狭窄症の典型的な症状の一つであり、以下のようなタイプ別の症状分類も存在します。
脊柱管狭窄症の症状タイプ
1. 神経根型(しんけいこんがた)
神経の出口(神経根)が一方向から圧迫されるタイプです。
片側の腰からお尻、太もも、ふくらはぎ、足先にかけて「しびれ」や「痛み」が現れます。
- 坐骨神経痛のような鋭い痛みを伴うことが多い
- 咳やくしゃみ、重い物を持つなどで症状が増悪することも
- 症状は片側性であることが多い
2. 馬尾型(ばびがた)
脊柱管の中央にある神経の束(馬尾神経)が中心から圧迫されるタイプです。
両側の足に症状が出やすく、神経麻痺や膀胱直腸障害なども見られることがあります。
- 両脚のしびれ、脱力感
- 残尿感、頻尿、尿漏れなどの排尿障害
- 便秘や排便困難などの排便障害
- 安静時でも症状が残ることがある
3. 混合型(こんごうがた)
神経根型と馬尾型が合併した状態で、両方の特徴を持ち合わせています。
臨床現場ではこのタイプが比較的多く見られます。
- 片脚または両脚に痛み・しびれ
- 排尿や排便に違和感がある
- 間欠跛行も強く出ることが多い
正確な診断の重要性
腰部脊柱管狭窄症の症状は、神経の圧迫部位や圧迫の方向、程度によってさまざまです。
間欠跛行をはじめとした下肢の症状は特徴的ですが、閉塞性動脈硬化症(ASO)や他の整形外科疾患でも似た症状が現れることがあります。そのため、当院では詳細な問診・診察・画像検査(X線、MRIなど)を組み合わせて、的確にタイプ分類を行い、それぞれに適した治療方針を提案いたします。
腰部脊柱管狭窄症の診断
脊柱管狭窄症に伴う痛みやしびれ、歩行障害といった症状は、椎間板ヘルニアや閉塞性動脈硬化症(末梢動脈疾患)、糖尿病性神経障害など、他の病気でもよく似た症状が現れるため、的確な診断が極めて重要です。
問診・身体診察
まずは問診で、以下のようなポイントを詳しくお伺いします。
- どのような場面で症状が出るか(歩行時、安静時など)
- 痛みやしびれの場所、範囲、強さ
- 症状が楽になる姿勢(前かがみで楽になるか など)
- 排尿・排便のトラブルの有無
- 日常生活や仕事への影響
その後、神経学的な診察(筋力検査、知覚検査、腱反射など)を行い、神経障害の程度やパターンを確認します。
画像検査
次に、以下のような画像検査を行い、脊柱管の構造や神経の圧迫状態を評価します。
X線(レントゲン)検査
骨の変形やすべり(すべり症)、不安定性の有無を確認します。
脊柱管自体は写りませんが、骨格の全体像をつかむ上で重要な検査です。
MRI検査
脊柱管の中にある神経の状態や、椎間板・靭帯の変性などの変化を可視化できます。
腰部脊柱管狭窄症の診断に最も有用な検査とされています。
(当院ではMRI装置を設置していないため、院内での撮影は行っておりません。
MRI検査が必要と判断された場合は、当院と提携している専門の撮影機関にご案内し、そちらで検査を受けていただきます。)
脊柱管狭窄症と似た症状が起こる疾患
脊柱管狭窄症と似たような痛みやしびれ、歩行障害などを引き起こす疾患は複数存在します。
正確な診断を行わなければ、適切な治療に結びつけることができません。そのため、画像検査などを用いて慎重に鑑別を行うことが重要です。
以下に、代表的な疾患を紹介します。
腰椎椎間板ヘルニア
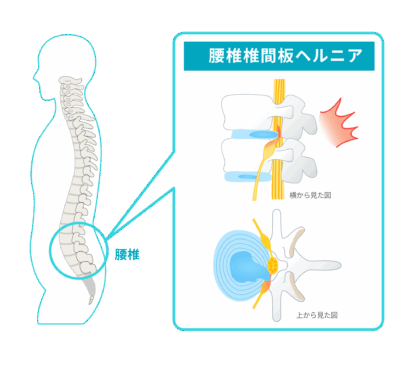 椎間板は椎骨と椎骨の間にあり、背骨のクッションとして衝撃を吸収する役割を担っています。
椎間板は椎骨と椎骨の間にあり、背骨のクッションとして衝撃を吸収する役割を担っています。
その中心部にはゼリー状の「髄核」があり、「線維輪」という丈夫な組織で覆われています。 椎間板ヘルニアは、この線維輪が破れて髄核が飛び出し、近くの神経を圧迫することで、手足の痛みやしびれなどの症状を引き起こす疾患です。
比較的若い世代に多く見られ、重い荷物を持ったり、長時間悪い姿勢を続けることで発症することがあります。
末梢動脈疾患(PAD)
末梢動脈疾患は、動脈硬化などにより脚の血管が狭窄または閉塞し、血流が不足することで筋肉が酸素不足に陥り、痛みやしびれを生じる疾患です。 代表的な症状として「間欠跛行」があり、歩いているとふくらはぎなどに痛みが生じ、しばらく休むと再び歩けるようになります。
これは脊柱管狭窄症と類似した症状ですが、原因が「神経」ではなく「血管」であるため、鑑別が必要です。 重症化すると足の壊死に至ることもあり、また全身の動脈硬化と関連して脳梗塞や心筋梗塞のリスクも高まるため、早期発見と治療が重要です。
糖尿病性神経障害
糖尿病が長期にわたって持続することで、細い血管や神経が徐々に障害される「糖尿病性神経障害」も、足のしびれや痛みを引き起こす代表的な原因のひとつです。
この神経障害は左右対称に下肢から始まることが多く、しびれや感覚の鈍さに加えて、灼熱感や刺すような痛みを伴うこともあります。進行すると手指にも症状が現れることがあります。
腰部脊柱管狭窄症の治療
腰部脊柱管狭窄症の治療は、症状の程度や日常生活への影響を踏まえて、段階的に進めていくのが一般的です。
保存療法(まずは薬物療法から)
多くの場合、まずは薬物療法から開始します。
使用する主な薬剤は以下の通りです。
- プロスタグランジンE1誘導体製剤(オパルモンなど):
脊髄や神経への血流を改善し、神経の酸素不足を和らげます。 - 消炎鎮痛薬(NSAIDs):
炎症や痛みを抑えます。 - 神経障害性疼痛治療薬:
神経のしびれやピリピリするような痛みに対して有効です(リリカ、タリージェ)。
必要に応じて、神経根ブロック注射やリハビリテーションも併用し、症状の軽減を目指します。
手術療法(保存療法で効果が不十分な場合)
保存療法で十分な改善が見られない場合や、以下のような重篤な症状が現れている場合には、手術を検討します。
- 歩行距離が著しく制限されている
- 日常生活に大きな支障が出ている
- 下肢の筋力低下が進行している
- 尿漏れや残尿感など馬尾症状が現れている
手術では、狭窄している部位を広げて神経の圧迫を解除します。近年は低侵襲な内視鏡手術も普及しています。
早期治療の重要性
症状が軽いうちから適切な治療を受けることで、手術を避けられる可能性も高まります。
気になる症状がある場合は、どうぞお早めに当院までご相談ください。
リハビリテーション・運動療法について
腰部脊柱管狭窄症では、保存的治療としてリハビリテーションが重要な役割を果たします。
症状が落ち着いている時期には、脊柱の柔軟性を高め、姿勢や歩行を改善するためのストレッチや筋力トレーニングが推奨されます。
日常生活で気をつけたいこと
- 重いものを持ち上げるときは膝を使い、腰を丸めないようにしましょう
- 長時間同じ姿勢で座り続けず、定期的に立ち上がることが大切です
- 前屈みの姿勢が長く続かないように、デスクや椅子の高さを調整しましょう
- ウォーキングや水中運動など、腰に優しい有酸素運動を習慣化することも予防につながります
よくあるご質問(FAQ)
腰部脊柱管狭窄症は自然に治りますか?
軽度の場合は保存療法で症状が軽快することもありますが、多くは加齢による椎間板や靭帯の変性が原因であり、自然に完治するのは難しいとされています。悪化を防ぎ、症状をコントロールするために継続的な治療と生活管理が重要です。
手術をせずに治す方法はありますか?
消炎鎮痛薬などの薬物療法、理学療法士による運動療法(ストレッチ・体幹筋強化)、ブロック注射、装具療法(コルセットなど)を組み合わせることで、手術をせずに症状を和らげられるケースが多くあります。
自転車に乗るのは大丈夫ですか?
自転車は前傾姿勢になるため脊柱管の圧迫が軽減され、歩行よりも楽に感じる方が多いです。適度な運動習慣として取り入れるのは有効ですが、転倒リスクに注意が必要です。
ウォーキングはしても良いですか?
無理のない範囲でのウォーキングは推奨されます。休み休み歩く「間欠歩行」でも続けることで下肢筋力や血流改善に役立ちます。症状が強い場合は杖やシルバーカーを利用することもあります。
どんなときに手術を検討すべきですか?
薬やリハビリでも改善せず、歩ける距離が短くなっている場合や、足に力が入らない・しびれが進行している場合、排尿・排便障害が出ている場合には、手術を検討します。
手術の入院期間はどのくらいですか?
一般的な除圧術では3日~1週間程度が目安です。固定術を伴う場合は2~3週間かかることもあります。術式や合併症の有無によって変わるため、主治医にご確認ください。
再発することはありますか?
一度手術を受けても、加齢や他の椎間レベルでの変性により、数年後に再発することがあります。生活習慣の改善やリハビリを継続することが再発予防につながります。
日常生活で気をつけることはありますか?
長時間の立位・歩行を避け、適度に休憩を取りましょう。前かがみ姿勢の方が楽な場合が多いため、台所作業や掃除の際に工夫を取り入れると良いです。肥満や喫煙は悪化要因になるため、生活習慣の見直しも大切です。
腰部脊柱管狭窄症と腰椎椎間板ヘルニアの違いは?
腰椎椎間板ヘルニアは若年~中年層にも起こりやすく、急に腰や足に強い痛みが出るのが特徴です。一方、腰部脊柱管狭窄症は中高年に多く、歩行時に症状が悪化する「間欠跛行」が代表的です。
手術を受けた後は普段の生活に戻れますか?
多くの方は術後数週間~数か月で日常生活に復帰できます。ただし、腰への負担が強い動作や重労働は制限が必要になることがあります。リハビリを継続することで、再発を防ぎつつ生活の質を向上させることができます。
白金高輪やまと整形外科では、腰部脊柱管狭窄症の診断・治療に対応しています。
港区・白金高輪エリアでお困りの方は、お気軽にご相談ください。







